作者:王辉
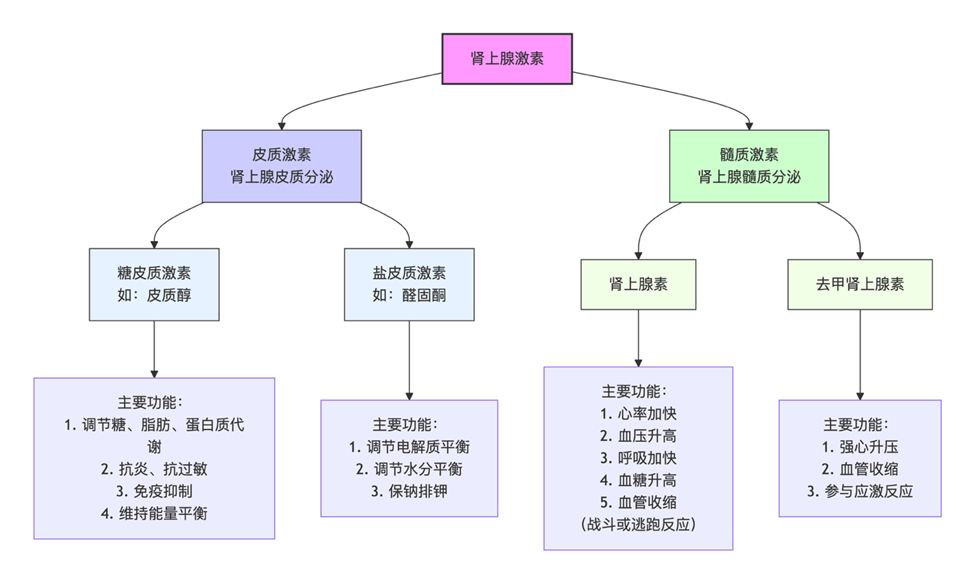
皮质激素简介:
皮质激素是由肾上腺皮质分泌的类固醇激素,主要分为糖皮质激素和盐皮质激素两大类。 糖皮质激素(如皮质醇)主要调节糖、脂肪、蛋白质的代谢,并具有抗炎、抗过敏和免疫抑制作用。 盐皮质激素(如醛固酮)则负责调节体内电解质和水分的平衡。
(补充:肾上腺分泌的激素统称为肾上腺激素。肾上腺分为皮质和髓质。皮质分泌的是皮质激素(主要包含糖皮质激素和盐皮质激素),髓质分泌的是髓质激素(主要有肾上腺素和去甲肾上腺素)。)
问题一:就临床而言,哪些疾病离不开激素?
激素在临床上的“离不开”,主要体现在其强大的抗炎、抗毒、抗休克、免疫抑制作用,尤其是在危急重症和某些慢性病的控制上,是维系生命、控制病情的“生命支柱”。
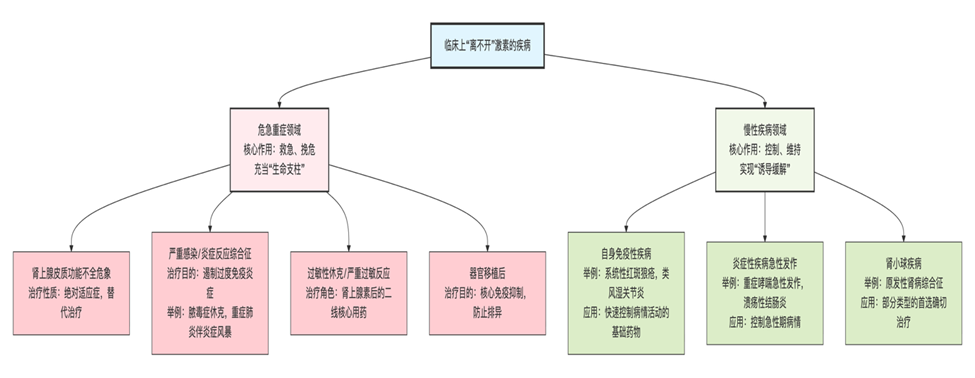
临床上依赖激素治疗的两大核心领域
1.危急重症领域(救急、挽危):
·肾上腺皮质功能不全(艾迪生病)危象: 这是绝对的适应症,属于替代治疗,是“救命”。
·严重感染或炎症反应综合征:如脓毒症休克、重症肺炎伴有严重炎症因子风暴时,用于遏制过度的、对机体自身造成毁灭性打击的免疫炎症反应。
·过敏性休克/严重过敏反应:作为二线药物,在肾上腺素之后,用于稳定后续的炎症介质释放。
·器官移植后:作为核心免疫抑制剂,防止排异反应。
2.慢性疾病领域(控制、维持):
·自身免疫性疾病:如系统性红斑狼疮、类风湿关节炎、皮肌炎、自身免疫性肝炎等。激素能快速控制病情活动,是诱导缓解的基础药物。
·炎症性疾病的急性发作:如重症哮喘急性发作、溃疡性结肠炎/克罗恩病的急性期、急性视神经脊髓炎等。
·肾小球疾病:如原发性肾病综合征(微小病变型等),激素是首选治疗,疗效确切。
我的体会:在这些领域,激素的作用是“雪中送炭”。以上疾病在急性期或危重期可以尊重并掌握其在西医语境下的应用指征。
问题二:中医药能否替代激素?举具体病证说明。
核心观点:在目前医疗环境下,疾病急性期或许不能,但是针对慢性病完全有可能。
举例说明:肾病综合征
西医视角:微小病变型肾病对激素高度敏感,但易复发,反复使用导致副作用累积。
中医视角与替代/减量策略:
1. 激素治疗期(大剂量):此时患者常表现为阴虚火旺之象(面红、兴奋、失眠、多汗、舌红少苔)。中医介入不是直接对抗激素,而是“纠偏” ,采用滋阴降火法(如知柏地黄丸加减),减轻其副作用,为后续减量打下基础。
2. 激素减量期:随着激素减量,阳气相对不足,病机常转为气阴两虚,甚至脾肾阳虚 (出现乏力、畏寒、纳差、易感冒)。此时中医治疗转为益气养阴、温补脾肾 (如参芪地黄汤、右归丸加减),旨在巩固疗效,防止病情反跳。在此阶段,中医药通过扶助正气、调节免疫,能够帮助患者稳定地减少激素用量,甚至帮助部分患者安全撤除激素。
3. 完全缓解期: 此阶段治疗目标是防止复发 。中医通过健脾固肾、调和阴阳进行长期调理,改善体质,从根本上降低复发风险。 在此阶段,中医药可以起到主要的维持作用,实现“功能性替代”。
我的体会: “替代”是一个动态过程。中医药的优势不在于与激素在抗炎强度上“硬碰硬”,而在于其“整体调节”和“扶正固本”的能力,通过恢复机体自身的平衡与稳定,创造可以安全撤离激素的“内部环境”。
问题三:中医药能否发挥与激素协同作用?
能,而且这是中西医结合最具价值的领域之一。 协同的核心是 “减毒增效” 。
增效方面:
·改善“激素抵抗”: 部分患者对激素不敏感。中医通过活血化瘀(如丹参、川芎)、化痰散结(如浙贝母、夏枯草)等法,改善微循环和病理状态,可能增加组织对激素的敏感性。
·拓宽治疗靶点: 激素主要作用于免疫和炎症环节。中医药可以同时调节全身气血津液、脏腑功能,解决激素无法解决的伴随症状(如纳差、便秘、失眠等),从多靶点协同起效,提升整体疗效。
减毒方面: (此点与问题四重合,详见下题)
我的体会:将激素视为一味功效峻烈、但有明显偏性的“中药”,然后根据其“药性”和引起的机体反应,用其他中药进行“君臣佐使”的配伍,这就是协同的艺术。
问题四:中医药能否纠正激素的副作用?
能,这是中医药介入激素治疗最早、最成熟的领域。 中医的思路是“辨证论治,分期纠偏” 。
1. 早期(大剂量使用阶段)- 阴虚火旺,湿热内蕴:
·表现: 满月脸、水牛背、皮肤痤疮、兴奋失眠、潮热盗汗、血糖升高。
·治法: 滋阴降火,清热利湿。
·方药思路: 知母、黄柏、生地、丹皮、泽泻、女贞子、旱莲草等。
2. 中期(减量阶段)- 气阴两虚,阴阳失调:
·表现: 阴虚火旺与气虚乏力、畏寒并见。
·治法: 益气养阴,阴阳双补。
·方药思路: 太子参、麦冬、五味子(生脉散基础)、山茱萸、山药、仙灵脾等。
3. 后期(停药后或小剂量维持)- 脾肾阳虚,精血亏虚:
·表现: 神疲乏力、腰膝酸软、畏寒肢冷、易于感冒(免疫力低下)。
·治法: 温补脾肾,填精养血。
·方药思路: 黄芪、党参、白术、防风(玉屏风散)、菟丝子、巴戟天、熟地、鹿角胶等。
我的体会:中医对激素副作用的纠正,完美体现了“以偏纠偏”的哲学。将激素的副作用视为一种强烈的“药邪”,然后通过精准的辨证,用相反药性的中药来平衡它,使机体重新回归“阴平阳秘”。
问题五:怎样从中医角度理解激素的作用和副作用?
这是将激素“中医化”认知的核心。我认为,激素类似于一味 “大辛大热,纯阳之品,走而不守,能壮少火而劫夺真阴” 的“中药”。
作用机理(中医解读):
·激发元阳,温通命门: 激素能迅速振奋机体功能,扭转危亡,这类似于强力激发人体储存在“命门”的“元阳”、“少火”(生理之火),从而起到“回阳救逆”、“益火补虚”的强大作用。它能鼓动气血,通达十二经脉,故能抗炎消肿(散寒湿、通瘀滞)。
·强动肝气,调达气机: 其快速起效、影响情绪(兴奋、欣快感)的特点,与中医“肝主疏泄”、“将军之官”的特性高度吻合。它是在强行调动“肝”的疏泄力量来解决问题。
副作用机理(中医解读):
·耗气伤阴,劫夺真阴: “少火生气,壮火食气”。激素过量使用,则“少火”变成“壮火”(病理之火)。这股过于猛烈的“火”会大量消耗人体的“气”和“阴液”(真阴),导致阴虚火旺的一系列表现。
·拔肾根,损先天: 激素直接调动“元阳”,属于“竭泽而渔”。长期大量使用,必然耗损肾中精气,导致 肾阴阳两虚 。停药后的乏力、畏寒、免疫力低下,即是“肾根”被拔、元气大伤的表现。
这个我可以举例说明,比如所有过敏的、或有哮喘的儿童会长期使用哮喘吸入器(inhaler),主要药物成分包括支气管扩张剂和糖皮质激素(如布地奈德、泼尼松、甲泼尼龙)。这类孩子的生长有明显的特征,一般是高高胖胖,松松垮垮,我认为是“拔肾根”的一种表现。
·助湿生热,壅滞三焦:其引起的水钠潴留(水肿、肥胖)、高血糖、痤疮等,是因其“热性”炼液为痰,与体内水湿结合,形成 湿热壅滞 于肌肤、膜理。
我的总结认知:
将皮质激素整合进中医理论,我们可以将其视为一种 “霸道”之药。它效宏力猛,能直捣黄龙,挽救颓势,适用于“正气未竭,邪气壅盛”的急症、重症。但其性峻烈,透支根本,偏性极大 。
而中医药的优势在于 “王道” ——通过调和阴阳,扶助正气,徐徐图之。在临床实践中,以“霸道”破局,以“王道”守城 ,是现代中医必须掌握的智慧。即在激素这把“快刀”控制住险峻局势后,及时运用中医药来 “善后”与“维稳”,修复其造成的损伤,调节被扰乱的内环境,最终达到减停激素、治愈疾病、恢复健康的根本目的。
本文仅供学术探讨之用,文中观点不代表涪陵古本研究会的正式意见,欢迎各位读者跟帖交流意见。
作者简介:
王辉,现居美国西雅图,从事教育管理工作。清华法律硕士,临床医学学士,世界涪陵古本伤寒杂病论研究会研究班学员。
编辑:张晖光
